Как изменилась дистанционная медицина
В ушедшем году время разделилось на до пандемии коронавируса нового типа и после первой волны. Возросшая нагрузка на медицину с одной стороны и введенные ограничения способствовали ускорению развития и внедрения всевозможных технологий, в том числе и медицинских. Среди них особо отмечают телемедицину, сервисы на основе искусственного интеллекта и анализа данных, а также дистанционного мониторинга и наблюдения за состоянием пациентов с помощью носимых мобильных устройств (или m-health).
Пандемия коронавируса нового типа, точнее, меры властей, направленные на противодействия распространению инфекции, способствовала развитию технологий дистанционного взаимодействия и обслуживания в разных сферах, от торговли и общественного питания до образования. Не стала исключением и медицина, где заметно ускорились процессы информатизации. Это эксперты ВОЗ обнаружили уже в апреле 2020 года.
Развертывание дистанционных каналов с одной стороны и рост нагрузки на персонал способствовали развитию целого ряда других технологий. Также пандемийные ограничения привели к сложностям поставок физического оборудования, что дало мощный толчок развитию облачных технологий, в том числе и в медицине.
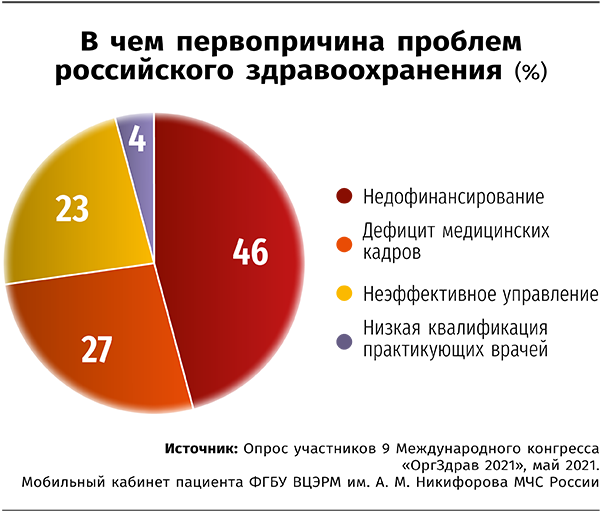
Российская медицина вступила в пандемию, имея слабое развитие ИТ в основной массе учреждений. Это является прямым следствием недостаточного финансирования отрасли. По данным опроса участников 9 Международного конгресса "ОргЗдрав 2021", именно недофинансирование назвали главной проблемой российского здравоохранения. Как видно из инфографики, значимость ее намного выше, чем таких застарелых как дефицит кадров и низкое качество управления.
И, как результат, по оценке директора Дирекции по экспертно-аналитической работе Национального исследовательского университета Высшая школа экономики Михаила Плисса, доля расходов на ИТ в российской медицине составляет в среднем 0,2%: "Наше здравоохранение достаточно дешевое, что отражается на качестве решений, поэтому в российском здравоохранении автоматизируются отечественными компаниями в основном административные процессы обмена информации со страховыми компаниями, отчетность для руководства и проверяющих органов, персонализированный учет. Есть приятные исключения из общего фона, но, тем не менее, недостаток финансирования приводит к тому, что вся специфика здравоохранения реализовывается в отечественных системах медленнее, чем в развитых странах". Впрочем, во многом данная ситуация является прямым следствием того, что основу российского здравоохранения составляет так называемое первичное звено, а не крупные клиники, как на Западе. Как напомнил коммерческий директор "Нетрика Медицина" Игорь Башков, в России также действует запрет на использование зарубежного ПО для государственных и муниципальных закупок при наличии функционального аналога от российских разработчиков.
Директор по развитию РМИС "Медведь" Дмитрий Котохин привел пример успешной адаптации зарубежной системы для российского рынка: МИС "Медиалог" от ООО "Пост Модерн Текнолоджи", которая представляет собой как раз адаптацию купленного французского продукта, который довольно активно внедряется в разных российских медучреждениях". Но и он признал, что зарубежные системы с трудом адаптируются под российскую регуляторную практику и мало полезны для подготовки всяческого рода отчетности.
По оценке генерального директора ГК "БрэйнСистемс" Андрея Яковлева, в информатизации здравоохранения складывается парадоксальная ситуация высокой степени проработки требований со стороны законодателя и регуляторов, произведенного масштабного государственного финансирования в рамках федерального и региональных бюджетов. Но при этом множество исполненных контрактов не привело к информатизации отрасли в достаточном объеме.
Как показал опрос, проведенный НКО "Ассоциация медицинских информационных технологий" (НКО АРМИТ) в ноябре 2019 года, в каждом восьмом лечебно-профилактическом учреждении (ЛПУ) отсутствовала медицинская информационная система (МИС). Только в 4% ЛПУ отказались от ведения бумажных медицинских карт. Система выписки электронных рецептов работала лишь в 41%. Главным препятствием для цифровизации две трети опрошенных называли необходимость ведения бумажной документации, причем параллельно электронной.
Что изменилось в пандемию
Как показали результаты опроса более 3 тысяч медицинских работников, который был проведен НКО "Ассоциация медицинских информационных технологий" (НКО АРМИТ) в марте 2020 года, более 60% врачей в Москве и 56% за ее пределами за месяц до проведения данного исследования не провели ни одной телемедицинской консультации. Но уже в апреле 2020 года ситуация с цифровизацией начала быстро меняться.
Многие связывают изменения с тем, что бумажную документацию, если она попадала в "красную зону", где происходит контакт с носителями инфекции, невозможно полностью продезинфицировать, не повредив. При этом планшетный компьютер или ноутбук, даже из числа массовых моделей, данную процедуру успешно выдерживал без ущерба для работоспособности. В итоге во втором квартале 2020 года, по данным IDC, впервые за несколько лет продажи планшетных ПК выросли после нескольких лет неуклонного падения, как в мире, так и в России. При этом медицинские учреждения стали одним из главных драйверов роста спроса на эти системы.
Также пандемия стала триггером, который изменил прежде настороженное отношение к ряду технологий как со стороны пациентов, так и медицинского сообщества. Устранялись и мешавшие развитию передовых практик бюрократические препоны. Например, был снят запрет на дистанционную торговлю лекарственными препаратами, за что медики и аптечные сети боролись долгие годы. Удалось преодолеть недоверие к электронным рецептам со стороны как врачей, так и пациентов.
По оценке Игоря Башкова, активизировалась работа над всяческого рода регистрами: "Пандемия подчеркнула важность ведения различных регистров. Сначала это был регистр заболевших COVID-19, сейчас регистр вакцинированных".
Активизировалось использование телемедицинских технологий, прежде всего, направления "врач – пациент". Они применялись в том числе и для лечения больных covid-19, которые оставались дома. Ну а для больных других категорий именно телемедицина стала основной, а в период наиболее жесткого локдауна просто единственно возможной формой взаимодействия врача и пациента.
Увеличение спроса на телемедицину
"До того, как на пандемию коронавируса обратили внимания, телемедицинские технологии были в практическом здравоохранении распространены очень и очень мало. Причем больших практических различий между государственной, частной и ведомственной медициной не было. Хотя государственная медицина все же несколько выделялась, там пытались развивать технологии класса "врач – врач" в рамках федерального проекта", – полагает руководитель направления цифровой медицины сети лабораторий "Инвитро", член экспертного совета по информационно-коммуникационным технологиям Минздрава РФ Борис Зингерман.
По мнению заместителя директора по научной работе Центра диагностики и телемедицины Департамента здравоохранения Москвы Антона Владзимирского, развитию телемедицины долгое время мешали отсутствие нормативной базы и финансовых механизмов. Как показало исследование НКО АРМИТ, в марте 2020 года более 97% телемедицинских консультаций не оплачивалось. В итоге вся работа велась не системно и носила неустойчивый характер. Бывали случаи, когда телемедицинские сети просто исчезали после нескольких лет работы.
Вместе с тем, развитию сервисов "врач – врач" отсутствие закона о телемедицине, который появился только в июле 2017 года, не слишком мешало. "Телемедицинские технологии использовались для консультаций между специалистами, когда врач районной больницы, "ведущий" пациента, мог проконсультироваться с коллегой из областной клиники, и, при необходимости, с профильным федеральным медицинским центром. Это направление развивается давно, даже до того, как был принят соответствующий федеральный закон", – делится опытом своей работы директор государственного автономного учреждения Тюменской Области "МИАЦ" (ГАУ ТО "МИАЦ") Андрей Ивашинников.
Хотя, по оценке Михаила Плисса, не меньшую роль играло тут и то, что квалификации сотрудников правоохранительных органов было недостаточно для того, чтобы привлечь медиков за нарушение законов даже тогда, когда это действительно имело место. Нельзя исключать и того, что медицинское сообщество очень сплоченно и организованно выступает в защиту преследуемых медиков. Именно по этой причине, например, в 2016 году было прекращено возбужденного органами прокуратуры уголовное дело в отношении врача из якутского райцентра Намцы, который поставил диагноз и назначил лечение на основе данных, полученных через мессенджер. Да, врач явно нарушил нормы по защите данных, но, с другой стороны, доставка больного из отдаленного села была невозможной в разумные сроки, диагноз и назначенное лечение были верными, плюс ко всему, если бы делу дали ход, то район просто остался бы без травматолога.
Сброс устаревшего балласта
В марте, с приходом пандемии, изменилась и точка зрения власти, причем всех ее ветвей. Вот, например, мнение председателя Комитета по охране здоровья Государственной Думы, вице-президента Российской детской хирургической ассоциации Дмитрия Морозова: "Я был абсолютным адептом необходимости первичного очного осмотра до последующих телекоммуникационных консультаций. Но в условиях эпидемии, массового поступления пациентов, всем стало понятно, что, когда нужна установка предварительного диагноза или выработка тактики, не говоря уже о мониторинге состояния здоровья, это может осуществляться не только лечащим врачом, а любыми врачами, которые находятся на дежурстве".
В октябре 2020 года президент России Владимир Путин поручил Правительству РФ стимулировать развитие телемедицины. Прежде всего, речь шла об организации соответствующей подготовки персонала.
Также кабинет министров совместно с региональными властями должен рассмотреть вопрос о модернизации инфекционной службы, строительстве, оснащении или переоснащении медицинских центров в регионах.
В других странах власти действовали куда радикальнее. "В США именным президентским декретом врачам было прямо разрешено использовать любые технические средства для взаимодействия с пациентами, а страховым компаниям было предписано оплачивать телемедицинские консультации по тем же принципам, что и очный прием. Эта мера дала серьезный толчок для развития телемедицины в условиях эпидемии, и рост объемов консультаций стал весьма значительным. По американской статистике, количество очных приемов снизилось на 71%, но половину этого объема покрыли телемедицинские консультации", – напоминает Борис Зингерман.
Применение информационных технологий в сфере охраны здоровья
|
Телеконсилиум |
Общение между врачами-консультантами из разных медучреждении и лечащим врачом |
|
Телемониторинг |
Наблюдение за пациентами с хроническими заболеваниями |
|
Телеконсультации |
Удаленные консультации "врач-пациент" |
|
Медицинский архив, личный кабинет пациента |
Ведение и хранение записей о состоянии здоровья пациента |
|
Интеграции баз данных |
Возможность обмена информацией между клиниками, органами здравоохранения, страховыми компаниями и др. |
|
Ведение реестра, запись к врачу |
Возможность удаленной записи к врачу |
|
Удаленный доступ к оборудованию |
Контроль над состоянием оборудования, удаленное диагностирование пациента |
|
Телеобучение |
Проведение лекций, видеосеминаров, конференций, включений из операционных |
Источник: Федеральный закон №242-ФЗ "О внесении изменений в отдельные законодательные акты Российской Федерации по вопросам применения информационных технологий в сфере охраны здоровья"
Этому во многом способствовало то обстоятельство, что значительная часть обращений пациентов не требует практически никаких врачебных манипуляций. "Повторный прием с целью очередной выписки лекарств. Сплошь и рядом эта процедура не предполагает никаких дополнительных исследований, никакого осмотра врача, – напоминает Михаил Эльянов. – Такой "прием" без какого-либо ущерба качеству прекрасно может быть проведен и по телефону. Аналогичный пример: пациент хочет уточнить, следует ли ему записаться на прием или пока в этом нет необходимости, учитывая его самочувствие и хорошие показатели. В обоих случаях использование телемедицины позволит заметно снизить число вторичных обращений в поликлинику. При нынешней ситуации с нехваткой медработников это – огромная выгода".
Использование телемединских технологий также позволяет "разгрузить" стационары, что также стало важной задачей в ходе пандемии. "Преимуществом телемедицинской помощи является разгрузка стационаров, и это крайне важно. Например, больного после лучевой терапии мы отпускаем домой и вечером мы с ним говорим, узнаем, как он себя чувствует, есть ли какие-то осложнения", – поделился своим опытом лауреат премии Правительства РФ в области образования, заслуженный врач РФ, д. м. н., профессор, академик Российской академии наук, заведующий кафедрой терапии и семейной медицины РНИМУ, президент АО "Медицина" Григорий Ройтберг в ходе онлайн-конференции по развитию телемедицинских технологий, которая прошла в ноябре 2020 года по инициативе Комитета по охране здоровья Государственной Думы.
В процесс создания телемедицинских сервисов включались и сами медики, и профильное министерство. "Несмотря на высокую загрузку в условиях пандемии, ведущие врачи Санкт-Петербурга совместно с Минздравом России создали приложение для смартфонов "Стоп коронавирус", которое направлено на борьбу с коронавирусной инфекцией. Цель приложения – профилактика COVID-19 и информирование населения о способах защиты от новой болезни, – рассказывает заместитель министра здравоохранения России, к. м. н. Олег Салагай. – Уже в марте 2020 года за две недели была разработана информационная система для сбора сведений информации о пациентах с подтвержденным диагнозом новой коронавирусной инфекции (COVID-19), в том числе о лицах, являющихся носителями возбудителя новой коронавирусной инфекции (COVID-19), о лицах с признаками пневмонии, о лицах, контактировавших с пациентами, о лицах, находящихся на карантине, в том числе в связи с прибытием из стран, где зарегистрированы случаи заболевания новой коронавирусной инфекцией, а с началом кампании вакцинации и о пациентах вакцинированных от COVID-19".
Целый ряд функций, ориентированных на поддержку телемедицинских консультаций, включен в платформу "Вертикально интегрированные медицинские информационные системы" (Платформа ВИМИС), создаваемую в масштабах всей России в рамках реализации нацпроекта "Здравоохранение". Запуск ее первой очереди запланирован уже на начало июля 2021 года.
И все рекомендации Минздрава появлялись довольно оперативно, и, что немаловажно, они оказались востребованы. "Рекомендации Минздрава, где прямо рекомендовалось при наблюдении беременных использовать телемедицинские технологии, появилось практически сразу после объявления режима нерабочих дней в марте 2020 года. Затем такие технологии включили в методические материалы по ведению пациентов других категорий. Для помощи больным с Covid-19 был создан специализированный телемедицинский контакт-центр, одной из функций которого стал контроль за состоянием таких пациентов, чтобы принять меры в случае ухудшения. К началу мая встала тема дистанционной реабилитации больных с Covid, и эти мероприятия также рекомендовалось проводить дистанционно. Для решения данной задачи была создана специализированная платформа, позволяющая врачам и инструкторам-реабилитологам дистанционно заниматься с выздоравливающими пациентами (даже с теми, которые вынуждены были оставаться на карантине). Такой сегмент также оказался чрезвычайно востребован", – вспоминает Борис Зингерман. "В новых Правилах проведения рентгенологических исследований (утв. Приказом МЗ РФ от 09.06.20 №560н) – которые в медицинском сообществе уже назвали "самыми цифровыми" – уделено значительное внимание не только дистанционной медицине, но и искусственному интеллекту, электронному документообороту, организации и оснащению референс-центров. Этот документ, например, прямо разрешает не иметь в лечебном учреждении врача-рентгенолога тогда, когда интерпретация снимков возможна в удаленном режиме специалистом из другой клиники. Само же исследование может проводить рентгенолаборант. Таким образом, телемедицина на практике решает такую актуальную и "вечную" проблему как кадровый дефицит, особенно в первичном звене. И этот пример лишь один из частных случаев", – отмечает Антон Владзимирский.
И, как результат, по итогам 2020 года оборот телемедицинских услуг в годовом выражении удвоился. Это произошло как по услугам, оказываемым в рамках ОМС, так и в сегменте коммерческой медицины. По прогнозам ВЭБ, к 2025 году объем российского рынка телемедицинских услуг может вырасти еще более чем в 60 раз. Также, по данным опроса РВК, проведенного в октябре 2020 года, количество людей, готовых пользоваться сервисами дистанционной медицины, выросло за 2020 год на 24%.
Свои телемедицинские платформы запускали и компании, формально далекие от сферы здравоохранения. К примеру, в марте 2020 года был запущен онлайн сервис "СберЗдоровье". К настоящему времени он охватывает 36 российских регионов. "СберЗдоровье" обеспечивает удаленное наблюдение и консультирование пациентов с гипертонией, сахарным диабетом, а также отслеживает состояние больных COVID-19 и реабилитирующихся после перенесенной инфекции. Все услуги бесплатны и доступны в рамках ОМС. С помощью сервиса было выявлено 5000 больных, чье состояние ухудшилось, в итоге было спасено не менее 150 человек.
Но, по оценке Михаила Эльянова, и с ним многие согласны, одной из главных проблем при развитии телемедицины было то, что долгое время не изучался и не накапливался имеющийся положительных опыт. Долгое время не было разработано также перечней оборудования и ПО, необходимого для организации телемедицинской деятельности. Устранение этих пробелов началось только в 2020 году, и, несмотря на серьезные и очевидные успехи, данная работа пока далека от завершения.
Самой серьезной сложностью для телемедицины остается методология. "Во всем мире научные исследования на предмет того, как безопасно и корректно дистанционно консультировать в разных клинических ситуациях еще только идут", – считает Антон Владзимирский.
По мнению Андрея Яковлева, некоторые игроки рынка используют слабую методическую проработку для продвижения заведомо низкокачественных систем: "Причиной низкой эффективности реализации проектов по информатизации здравоохранения является отсутствие прикладной методической поддержки и технического регулирования применяемых решений. В то время, как профильный технический комитет ТК-468 "Информатизация здоровья" занят стандартизацией обмена данными с персональными медицинскими приборами, недобросовестные компании, используя сформировавшуюся неопределенность в подходах к информатизации медицинских организаций, вводят в заблуждение главных врачей".